Determinadas doenças são mais comuns durante o verão; saiba quais são e como prevenir

Os dias mais quentes do ano começam em dezembro e se estendem até o mês de março. O verão é caracterizado por altas temperaturas e maior ocorrência de chuvas, além de ser a estação preferida para tirar férias, viajar e frequentar locais com praia e piscina. A falta de certos cuidados, como o uso inadequado do protetor solar, exposição excessiva ao sol, pouca hidratação e alimentação não saudável, podem proporcionar comprometimento grave da saúde. A água acumulada em recipientes e o contato com água de enxurradas e enchentes, também são causas potenciais de doenças. Essa época de muita chuva e ondas de calor contribui, ainda, para que o organismo fique mais fragilizado e os fatores de risco estejam mais presentes. A adoção de determinadas práticas e hábitos podem garantir o bem-estar das pessoas, para que o verão seja aproveitado da melhor maneira possível. Confira quais são as doenças e os sintomas mais comuns nesse período do ano: • Desidratação Ocorre quando a quantidade de perda de líquidos é maior que a reposição no organismo. Essa condição é comum no verão, devido à exposição ao calor e a ingestão deficiente de água. Entre os sintomas desse problema estão mal-estar e fraqueza, ressecamento de mucosas, como olhos, nariz e boca, longos períodos sem urinar e aumento da irritabilidade. Para prevenir a desidratação, é recomendado ingerir muita água, consumir alimentos in natura ou minimamente processados, usar roupas adequadas para a estação e permanecer em ambientes bem arejados, preferencialmente, na sombra. • Micose na pele São infecções provocadas pelo crescimento excessivo de fungos e que podem afetar a pele, o couro cabeludo e unhas, por exemplo. Normalmente, as regiões mais quentes e úmidas do corpo são as que mais favorecem a reprodução dos micro-organismos. Por isso, no verão, em que essas condições são agravadas, as micoses se tornam mais frequentes. Entre os sintomas mais comuns, estão forte coceira, vermelhidão e ressecamento da pele. Para evitar a micose, é preciso secar bem o corpo, especialmente as regiões de dobras, como virilha, espaço entre os dedos e axilas, evitar o uso de sapatos fechados por longos períodos, usar roupas leves e não compartilhar toalhas e outros objetos pessoais. Ademais, é preciso ficar atento com ambientes comunitários, como piscinas, banheiros e vestiários, onde a proliferação de fungos é aumentada. É importante nunca andar descalço nesses locais. • Insolação A exposição excessiva ao sol pode causar dor de cabeça, tontura, vômito ou náuseas, palidez, desmaio e queimaduras na pele. A proteção com filtro solar, permanência na sombra, uso do chapéu ou boné e de roupas para minimizar o contato com o sol são as principais formas de prevenção. • Intoxicação Alimentar Durante a estação mais quente do ano, alguns cuidados devem ser tomados com a alimentação. Nesse período, as pessoas fazem mais refeições fora das residências e comem alimentos de vários lugares, como ambulantes, vendedores de praia, lanchonetes e restaurantes. Por isso, é importante verificar a procedência de qualquer alimento antes de consumi-lo, além de prestar atenção no odor e aparência da comida, assim como a higiene do local responsável por prepará-la. A conservação inadequada de alimentos é uma das principais vilãs durante o verão, pois resultam em intoxicação alimentar. Essa é uma reação natural do organismo após ingerir comidas contaminadas com bactérias, fungos ou toxinas produzidas por esses micro-organismos. Após o consumo de um desses alimentos, os sintomas geralmente iniciam com náuseas, vômitos, diarreia, febre e evoluem para desidratação e mal-estar generalizado. Para evitar a intoxicação, prefira sempre alimentos frescos e evite o consumo de produtos pré-cozidos ou fritos. Além disso, é importante sempre lembrar da regra de ouro do Guia Alimentar para a População Brasileira: prefira sempre alimentos in natura ou minimamente processados e preparações culinárias a alimentos ultraprocessados. • Inflamações no ouvido O mergulho em mar ou rio e o uso excessivo de cotonete pode provocar otites. Além de dor no ouvido, a doença provoca febre, cefaleia, zumbido, problema de audição e tontura. A enfermidade pode ser prevenida com o uso de protetores macios de ouvido ao nadar. É bom evitar introduzir objetos na parte interna do ouvido, inclusive cotonetes. • Conjuntivite Olhos vermelhos, muito inchados, ardência e com secreção ou não, são sinais clássicos de uma conjuntivite bacteriana, mais comum durante o verão. Ela pode ser transmitida facilmente de uma pessoa para outra ou por meio de contato com objetos e superfícies contaminadas, inclusive na água do mar ou da piscina. Para prevenir a doença, evite aglomerações e o compartilhamento de itens levados ao rosto, como toalhas, maquiagem, pincéis e fronhas. É fundamental higienizar as mãos e olhos com frequência. • Arboviroses No verão, assim como em todas as estações do ano, é preciso manter os cuidados para minimizar a proliferação do mosquito Aedes aegypti, transmissor da dengue, zika e chikungunya. Isso significa eliminar os focos de água parada onde o inseto deposita os ovos para se reproduzir. Conteúdo originalmente publicado no Ministério da Saúde. Para conferir o conteúdo completo clique aqui Texto: Karol Ribeiro / Ministério da Saúde
Rotavírus: agente viral é um dos principais causadores de diarreia grave em menores de 5 anos
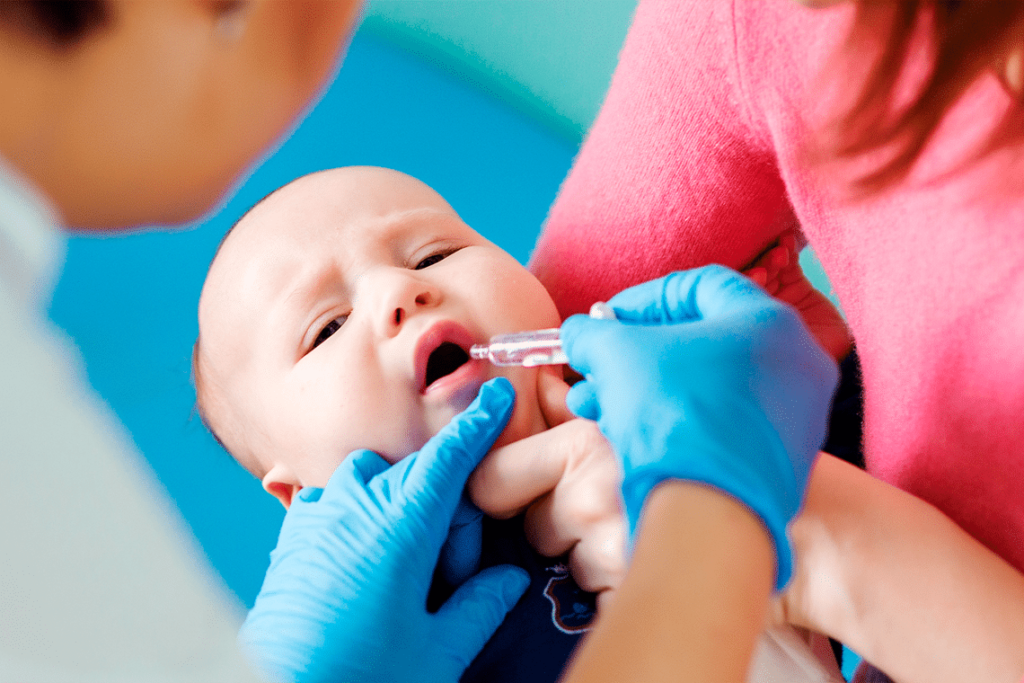
Uma pesquisa coordenada pela Organização Mundial da Saúde (OMS) com participação da Fundação Oswaldo Cruz (Fiocruz) revela que, mesmo com a disponibilidade de vacinas, o rotavírus ainda é responsável pela maior parte dos casos de diarreia grave em crianças menores de cinco anos, principalmente nos países em desenvolvimento. A transmissão se dá por via fecal-oral, por meio do contato pessoa a pessoa, ingestão de água e alimentos contaminados, contato com objetos contaminados e propagação aérea por aerossóis. Além disso, o rotavírus pode ser encontrado em altas concentrações nas fezes de crianças infectadas. Segundo o estudo, de 20,4 mil casos em que a desidratação estava presente e a gravidade foi estimada, 6,6 mil (32,6%) apresentavam desidratação grave. A maioria dos casos foi acompanhada de vômitos e desidratação, e quase todos os pacientes receberam alguma forma da terapia de reidratação no hospital. Importância da vacinação A rotavirose provoca mais de 200 mil mortes por ano no mundo e os resultados da pesquisa, segundo a Fiocruz, reforçam a importância da imunização, visto que o rotavírus é responsável por 33% das internações. No Brasil, em 2022, foram aplicadas, segundo dados preliminares do Sistema de Informação do Programa Nacional de Imunizações, 3,9 milhões de doses da vacina contra o rotavírus, representando 73% de cobertura vacinal. Reitera-se que a meta de vacinação para esta vacina é de 90%. A população-alvo são as crianças menores de um ano. “O esquema de vacinação contra o rotavírus humano (VORH) é de duas doses, administrado, exclusivamente, via oral, sendo recomendada para crianças aos 2 e 4 meses de idade, sendo que a primeira dose pode ser administrada a partir de 1 mês e 15 dias até 3 meses e 15 dias e a segunda dose pode ser administrada a partir de 3 meses e 15 dias até 7 meses e 29 dias”, explica a secretária de Vigilância em Saúde e Ambiente, Ethel Maciel. Pessoas de todas as idades são suscetíveis à infecção por rotavírus, no entanto, a gastroenterite aguda (inflamação do estômago e dos intestinos) ocorre com maior frequência em crianças menores de cinco anos. Em relação aos recém-nascidos, normalmente as infecções por rotavírus caracterizam-se por serem mais leves ou assintomáticas, provavelmente devido à amamentação e aos anticorpos maternos transferidos pela mãe. Além da vacinação, o Ministério da Saúde recomenda outros meios de prevenção da rotavirose: A gastroenterite causada por rotavírus é autolimitada, com tendência a evoluir espontaneamente para a cura, especialmente em pessoas com o sistema imunológico saudável. Nesse contexto, o tratamento consiste na prevenção e na correção da desidratação e do desequilíbrio eletrolítico, além do tratamento de outros sinais e sintomas, como náuseas, vômitos e febre. Deve-se manter a dieta alimentar normal e não se recomenda o uso de antimicrobianos nem de antidiarreicos. O diagnóstico de rotavírus nos serviços públicos de saúde ocorre a partir da coleta da amostra de fezes (in natura), em torno de 5 a 10 ml, sem conservantes. Conteúdo publicado originalmente no site do Ministério da Saúde. Para conferir o conteúdo original clique aqui Autor: Nathan Victor
Ministério da Saúde divulga cronograma do Programa Nacional de Vacinação de 2023
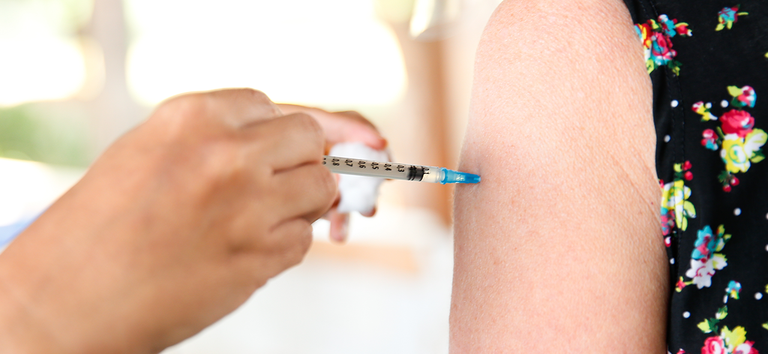
O Ministério da Saúde divulgou, nesta terça-feira (31), o cronograma do Programa Nacional de Vacinação 2023. As ações devem começar a partir de 27 de fevereiro, com a vacinação com doses de reforço bivalentes contra a Covid-19 em pessoas com maior risco de desenvolver formas graves da doença, como idosos acima de 60 anos e pessoas com deficiência. Aumentar as coberturas vacinais, que apresentaram índices alarmantes nos últimos anos, é prioridade do Governo Federal. Também está prevista a intensificação na campanha de Influenza, em abril, antes da chegada do inverno, quando as baixas temperaturas levam ao aumento nos casos de doenças respiratórias. Haverá, ainda, ação de multivacinação de poliomielite e sarampo nas escolas. “Estamos diante de um cenário de baixas coberturas. Foi atacada a confiança da nossa população nas nossas vacinas. É fundamental retomar a rotina de vacinação para evitarmos epidemias de doenças, inclusive, já controladas”, destaca a ministra da Saúde, Nísia Trindade. As etapas e fases foram organizadas de acordo com os estoques existentes, as novas encomendas realizadas e os compromissos de entregas assumidos pelos fabricantes das vacinas. O cronograma foi pactuado durante várias reuniões, desde o começo do ano, com representantes do Conselho Nacional de Secretários de Saúde (Conass), Conselho Nacional de Secretarias Municipais de Saúde (Conasems), técnicos e especialistas da Câmara Técnica de Assessoramento em Imunização (Ctai) e na primeira reunião de 2023 da Comissão Intergestores Tripartite (CIT), e pode ser alterado, adiantado ou sobreposto, caso o cenário de entregas seja modificado ou tão logo novos laboratórios tenham suas solicitações aprovadas pela Agência Nacional de Vigilância Sanitária (Anvisa). Veja o cronograma de cinco etapas: Etapa 1 – fevereiro Vacinação contra Covid-19 (reforço com a vacina bivalente) (estimativa populacional: 52 milhões) Público-alvo: • Pessoas com maior risco de formas graves de Covid-19; • Pessoas com mais de 60 anos; • Gestantes e puérperas; • Pacientes imunocomprometidos; • Pessoas com deficiência; • Pessoas vivendo em Instituições de Longa Permanência (ILP); • Povos indígenas, ribeirinhos e quilombolas; • Trabalhadores e trabalhadoras da saúde. Etapa 2 – março Intensificação da vacinação contra Covid-19 Público alvo: • Toda a população com mais de 12 anos. Etapa 3 – março Intensificação da vacinação de Covid-19 entre crianças e adolescentes Público alvo: • Crianças de 6 meses a 17 anos. Estratégias e ações: • Mobilizar a comunidade escolar, desde a Educação Infantil até o Ensino Médio com duas semanas de atividades de mobilização e orientação; comunicar estudantes, pais e responsáveis sobre a necessidade de levar a Caderneta de Vacinação para avaliação; Etapa 4 – abril Vacinação de Influenza Público-alvo: • Pessoas com mais de 60 anos; • Adolescentes em medidas socioeducativas; • Caminhoneiros e caminhoneiras; • Crianças de 6 meses a 4 anos; • Forças Armadas; • Forças de Segurança e Salvamento; • Gestantes e puérperas; • Pessoas com deficiência; • Pessoas com comorbidades; • População privada de liberdade; • Povos indígenas, ribeirinhos e quilombolas; • Professoras e professores; • Profissionais de transporte coletivo; • Profissionais portuários; • Profissionais do Sistema de Privação de Liberdade; • Trabalhadoras e trabalhadores da saúde. Etapa 5 – maio Multivacinação de poliomielite e sarampo nas escolas Estratégias e ações: • Mobilizar a comunidade escolar, com duas semanas de atividades de mobilização e orientação; reduzir bolsões de não vacinados; comunicar estudantes, pais e responsáveis sobre a necessidade de levar a Caderneta de Vacinação para avaliação; Baixa cobertura O Brasil, considerado um país pioneiro em campanhas de vacinação, desde 2016, vem apresentando retrocessos nesse campo. Praticamente todas as coberturas vacinais estão abaixo da meta. Por isso, o objetivo é retomar os altos percentuais de proteção. Diante do cenário de baixas coberturas vacinais, desabastecimento, risco de epidemias de poliomielite e sarampo, além da queda de confiança nas vacinas, o Ministério da Saúde realizou ao longo do mês de janeiro uma série de reuniões envolvendo outros ministérios. É importante ressaltar que para todas as estratégias de vacinação propostas, as ações de comunicação e de comprometimento da sociedade serão essenciais para que as campanhas tenham efeito. A população precisa ser esclarecida sobre a importância da vacinação e os riscos de adoecimento e morte das pessoas não vacinadas. Os principais parceiros do Ministério da Saúde no Programa Nacional de Vacinação 2023 são o Ministério da Educação e os governos estaduais e municipais. “A gente tem o maior programa de imunização do mundo e sempre fomos exemplo. A comunicação, sem dúvidas, será fundamental para que possamos recuperar a confiança nos imunizantes”, diz a secretária de Vigilância em Saúde e Ambiente, Ethel Maciel. Veja aqui as coberturas vacinais por tipo de vacinas, por ano e por grupo no Brasil, de 2012 a 2022. Conteúdo publicado originalmente no site do Ministério da Saúde. Para conferir o conteúdo original clique aqui Autor: Nathan Victor Foto: Walterson Rosa/MS
